
Augenspritzen
Injektionen in den Glaskörper / Augenspritzen (IVOM)
Die Injektion von Medikamenten in den Glaskörper des Auges, die sogenannte Intravitreale operative Medikamenteneingabe (IVOM), ist eine moderne, schmerzfreie Therapie bei Netzhaut-, Makula- und Glaskörpererkrankungen. Seit einigen Jahren wird sie gegen die feuchte altersbedingte Makuladegeneration (AMD) oder diabetische Retinopathie mit Erfolg eingesetzt. Auch bei Gefäßverschlüssen im Auge kommt sie sehr wirksam zum Einsatz.
Bei 75% der Betroffenen mit feuchter Makuladegeneration (AMD) können Medikamente, die das krankhafte und ungebremste Gefäßwachstum hemmen (sogenannte VEGF-Blocker) ein Fortschreiten der Erkrankung im Frühstadium aufhalten, bei der Hälfte der Betroffenen verbessern sie sogar die Sehfähigkeit. „Die Mitarbeit unserer Patienten ist der Schlüssel zum Erfolg bei der Therapie der AMD mit Medikamenten, die ins Auge eingebracht werden.“ Dr. Fabia Müller-Groh.
Auch gegen eine anormale Glaskörper-Abhebung (VMTS), bei der es zum Zug auf die Makula kommt, gibt es seit 2013 ein Medikament, mit dessen Hilfe sich der Glaskörper besser löst.
Die Zusammenarbeit zwischen Arzt und Patient ist der Schlüssel zum Erfolg.“
Dr. Fabia Müller-Groh, Spezialistin für intravitreale Injektionen
Medikamente
Wie werden Medikamente in das Auge eingegeben?
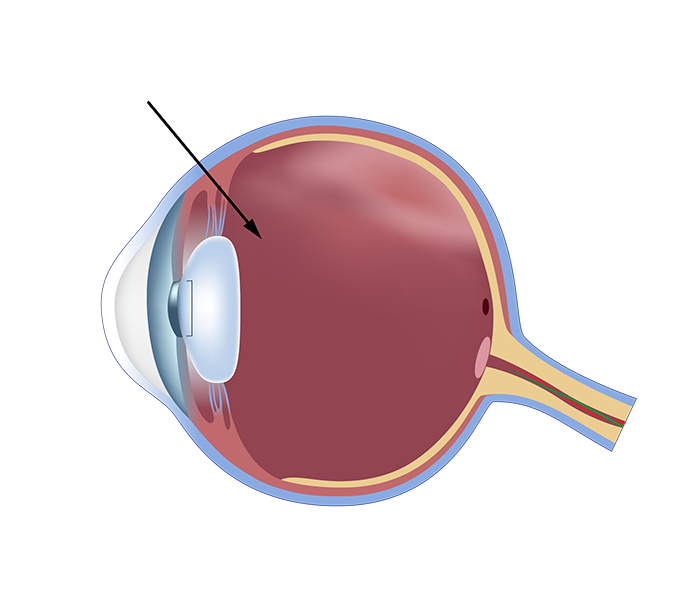
Unter schonender Tropfen-Betäubung wird eine hauchdünne Kanüle ungefähr 6 mm in den Glaskörper eingebracht, um das Medikament ins Auge zu verabreichen. Oft kann mit dieser minimalinvasiven Behandlung, auch IVOM genannt, ein chirurgischer Eingriff vermieden werden. Die örtliche Anwendung ermöglicht eine geringere Dosierung der Wirkstoffe und vermindert die Nebenwirkungen weitestgehend.
Es ist auch möglich, ein Implantat in das Auge einzusetzen, das seinen Wirkstoff langsam ins Auge abgibt. Dadurch entfallen häufige Wiederholungen der Injektionen, was vor allem chronisch kranken Patienten die Behandlung sehr erleichtert. Als Implantate stehen Kortikosteroide (Ozurdex, Iluvien oder Kenalog) zur Verfügung.
Die Injektion unter sterilen Bedingungen vermindert die Risiken.“
Dr. Fabia Müller-Groh, Makula-Spezialistin
Was kann passieren?
Was sind die Risiken und Nebenwirkungen?
Der Eingriff ist schmerzfrei und erfolgt unter sterilen Bedingungen. Die Injektion von Medikamenten in das Auge darf nur von einem Augenarzt durchgeführt werden. Eine solche Spritze wird ambulant verabreicht, geht schnell, muss aber, um Infektionen zu vermeiden, unter sterilen Bedingungen im Operationssaal geschehen.
Vor der Injektion wird das Auge desinfiziert, um zu verhindern, dass Krankheitserreger von der Hautoberfläche ins Innere gelangen. Das Auge wird schonend mit Tropfen anästhesiert, so dass die Behandlung schmerzfrei ist.
Wirkstoffe zur Behandlung
Wirkstoffe zur Behandlung bei AMD bei Diabetes
Bis zur Einführung der Therapie mit Medikamenten-Injektionen war die feuchte altersbedingte Makuladegeneration für die Hälfte aller Erblindungen (!) verantwortlich. Moderne Medikamente, die in den Glaskörper eingebracht werden, haben die Aussichten der Betroffenen erheblich verbessert: Sogenannte VEGF-Hemmer stoppen durch die Blockade des Vascular Endothelial Growth Factor (VEGF) das krankhafte Gefäßwachstum (Angiogenese), das die Erblindung verursacht.
Bei ca. 75 Prozent der Patienten mit später altersbedingter Makuladegeneration wird so die fortschreitende Sehverschlechterung aufgehalten und bei ca. 50 Prozent verbessert sich sogar die Sehqualität. Zerstörte Areale der Netzhaut, die bereits in ein Narbenstadium übergegangen sind, können allerdings auch mit dieser Methode nicht wieder hergestellt werden.
Je früher die Therapie beginnt, desto besser ist die Sehfähigkeit zu erhalten.
Aktuell stehen folgende Wirkstoffe zur Verfügung:
- Lucentis (Wirkstoff Ranibizumab)
- Eylea (Wirkstoff Aflibercept)
- Avastin (Wirkstoff Bevacizumab, ein Wirkstoff, der aus der Krebsforschung kommt)
Bei einer chronischen Erkrankung wie der feuchten altersbedingten Makuladegeneration (AMD), die nicht heilbar ist, müssen die Anti-VEGF-Injektionen normalerweise ständig wiederholt werden. Auch OCT-Kontrollen in bestimmten Abständen sind dafür unerlässlich.
Dr. Fabia Müller-Groh, Augenchirurgin, spezialisiert auf Makula-Erkrankungen.
Vorsorge Makula
Wer betroffen ist, braucht in jedem Fall die Injektionen. Da gibt es keine Alternative. Eine frühzeitige Diagnose jedoch kann helfen, rechtzeitig Vorsorge zu treffen. Denn die trockene Form ist immer Vorläufer der feuchten Form. Sie können plötzlich ineinander übergehen – ohne Vorwarnung. Daher ist eine regelmäßige Vorsorge der Makula wichtig.
Folgende Untersuchungen sind heutzutage Goldstandard und gewährleisten eine absolut exakte Diagnostik und optimale Beobachtung des Verlaufs. Alle Untersuchungen werden Ihnen anschaulich und gut verständlich an großen Monitoren erläutert. Gern können Sie Ihre Bilder als Farbausdruck zu Ihren Unterlagen nehmen.
- alle 2 Jahre: ab 60+
- alle 6-9 Monate: bei Auffälligkeiten
- OCT der Makula
- lasergestützter Netzhaut-Scanner
- berührungslos
- schnell
- für Autofahrer
Vergleich der Wirkstoffe
Vergleich der Wirkstoffe Lucentis, Eylea und Avastin.
Wie lässt sich die Häufigkeit der Injektionen reduzieren?
Während Lucentis ein für die Behandlung der feuchten AMD zugelassener Wirkstoff ist, ist das deutlich günstigere Medikament Avastin zwar für die Behandlung von Krebserkrankungen zugelassen, nicht jedoch für die feuchte AMD, obwohl es sich dafür sehr bewährt hat und keinesfalls schlechter wirkt.
Die großangelegte, randomisierte Studie aus den USA mit dem Titel „Comparison of AMD Treatments Trials: Lucentis – Avastin Trial“, kurz CATT-Studie genannt, bescheinigt Avastin jedoch eine vergleichbare Wirksamkeit wie Lucentis in der Behandlung der feuchten AMD.
Auch der Ende 2012 für die Behandlung der AMD zugelassene Wirkstoff Eylea war Lucentis in Wirksamkeit und Effektivität ebenbürtig. In der sogenannten IVAN-Studie (Inhibition of VEGF in Age-related Choroidal Neovascularisation), die über 2 Jahre in UK durchgeführt wurde, zeigte es im Hinblick auf die Fähigkeit der Patienten, Kleingedrucktes zu lesen, vergleichbare Ergebnisse.
Daher verabreichen wir in der Augenpraxis Weyhe alle drei Wirkstoffe und entscheiden nach individuellen Kriterien bei unseren Patienten. Wir wenden die beste und schonendste Behandlung nach dem Treat & Extend-Schema an.
Für mich
Was ist für mich das Beste und Schonendste zugleich?
Für eine optimale Behandlung sind eine dauerhafte und konsequente Behandlung und Kontrolle erforderlich. Denn eine chronische Erkrankung bedarf einer dauerhaften Behandlung. Die Fachverbände der Augenärzte empfehlen zwei verschiedene Therapiepläne.
Behandlung nach Treat & Extend-Schema
„Treat and extend“ bedeutet „behandeln und die Therapie ausdehnen“.
Nach den anfänglichen drei oder vier Injektionen (sogenannte Phase der Aufsättigung) kommen unsere Patienten nach vier Wochen zum nächsten Termin. Bereits bei diesem und auch bei jedem weiteren Termin wird sowohl untersucht als auch in jedem Fall wieder behandelt – unabhängig davon, ob die Erkrankung gerade aktiv ist oder schon zur Ruhe gekommen ist. Wenn sich in Ihrer Untersuchung zeigt, dass keine Aktivitätszeichen bestehen, wird die Injektionsbehandlung in jedem Fall durchgeführt und der Zeitpunkt für die nächste Untersuchung und Behandlung dann um zwei Wochen verlängert. Zeigt sich hingegen Aktivität der Erkrankung, wird der Untersuchungs- und Behandlungsabstand wieder um zwei Wochen verkürzt.
Verlängert wird der Abstand immer nur bei einem ruhigen Befund ohne Zeichen von Krankheitsaktivität. So können sowohl die Anzahl Ihrer Besuche bei uns und auch das Risiko für Nebenwirkungen gering gehalten werden.
Dieses Vorgehen stellt sicher, dass unsere Patienten die optimale Anzahl an Injektionen erhalten: nicht zu viele, aber auch nicht zu wenige.
Wir in der Augenpraxis Weyhe behandeln nach dem Treat & Extend-Schema, da es viele Vorteile für die Sehkraft unserer Patienten bietet. Und das Wohl unserer Patienten liegt uns am Herzen.
Behandlung nach PRN-Schema – eine nicht ganz optimale Alternative
PRN steht für die lateinische Wendung pro re nata; auf Deutsch: nach Bedarf oder nach Lage der Dinge.
Nach den anfänglichen drei Injektionen (sogenannte Aufsättigung) erfolgen monatliche Kontrollen mit der OCT und erhalten nur dann eine Injektion, wenn die Krankheit aktiv ist. Wird bei der Untersuchung keine Aktivität der Erkrankung festgestellt, erfolgt keine Therapie. Die nächste Untersuchung erfolgt wieder nach einem Monat. Sollten sich ein halbes Jahr lang keine neuen Krankheitsanzeichen zeigen – das ist sehr selten der Fall, können die Kontrollen auf 3 Monate verlängert werden. Zeigt sich die Erkrankung aber weiterhin aktiv, werden wiederum drei Injektionen im Abstand von vier Wochen empfohlen (erneute Aufsättigung). Nachteilig ist, dass die Sehkraft langfristig schneller absinkt als im Treat & Extend-Schema, weil Rückfälle im PRN-Schema häufiger und schwerwiegender sind.
Treat & Extend
Vorteile
- Sie haben langfristig eine bessere Sehkraft zu erwarten als im PRN-Schema.
- Rückfälle der Krankheit sind oftmals weniger schwerwiegend.
- Eine chronische Erkrankung bedarf einer dauerhaften Behandlung.
- Keine Angst vor einem Rückfall, da ja bei jeder Kontrolle eine Behandlung erfolgt, die einen Rückfall verhindert!
Nachteile
- Es sind mehr Injektionen nötig.
- Die notwendigen Kontrollen mit OCT erfordern oftmals Zuzahlungen.
Zeigen unsere Patienten über ein Jahr mit großem Abstand zwischen ihren Injektionen (3-Monats-Abstand) im Treat & Extend-Schema keine weiteren Krankheitsanzeichen in der OCT, wird die Behandlung pausiert und es werden zunächst keine Spritzen mehr gegeben. Wichtig sind weiterhin dauerhafte und konsequente Kontrollen bei uns in größerem Abstand, um einen Rückfall rechtzeitig behandeln zu können.
Medikamenten-Wechsel – wann?
Sehen wir nach der ersten 3er-Serie von Spritzen einen ungenügenden Effekt, kann ein Wechsel auf ein anderes Anti-VEGF-Medikament sinnvoll sein.
Abbruch der Therapie – wann?
Ein Abbruch der Therapie sollte dann erfolgen, wenn eine Besserung nicht mehr zu erwarten ist oder ein Verlust des Sehvermögens auf < 5% Sehkraft eingetreten ist. Das ist z. B. dann der Fall, wenn die Narbe im Zentrum der Netzhaut bereits zu weit fortgeschritten ist. So etwas beobachten wir oft, wenn unsere Patienten die Sehverschlechterung erst spät bemerken und dann oftmals keine Besserung mehr erreichbar ist.
Besseres Sehen möglich
Besseres Sehen beim Vitreomakulären Traktionssyndrom (VMTS) möglich
Seit 2013 ist ein weiteres Medikament für intravitreale Injektionen zugelassen: Es hat den Wirkstoff Ocriplasmin. Es steht zur Verfügung zur Behandlung des sogenannten vitreomakulären Traktionssyndroms (VMTS).
Behandlung mit Jetrea (Wirkstoff: Ocriplasmin)
Ocriplasmin ist ein Enzym, das Anheftungen (Adhäsionen) des Glaskörpers von der Netzhaut löst. Wenn der Glaskörper im Laufe des Lebens schrumpft, bleibt er manchmal an einige Stellen an der Netzhaut kleben und zieht an der Makula. Das führt zu verzerrtem Sehen und kann sogar ein Loch in die Makula reißen. Man spricht bei diesen Symptomen von der „vitreomakulären Traktion“. Das neue Medikament mit dem Handelsnamen Jetrea kann den Glaskörper von der Netzhaut lösen und Patienten damit eine Operation ersparen, bei der der Glaskörper entfernt werden muss (Vitrektomie). Das Institut für Qualität und Wirtschaftlichkeit im Gesundheitswesen (IQWiG), eine gemeinsame Einrichtung der gesetzlichen Krankenkassen, bescheinigte dem Medikament einen erheblichen Zusatznutzen.
Die Behandlung mit Ocriplasmin ist bei VMTS bereits im Frühstadium empfehlenswert, Abwarten ist hingegen nicht sinnvoll, weil der Zug auf die Makula und damit die Sehbeeinträchtigung in den seltensten Fällen ohne Behandlung verschwindet. Die Erfolgsquote der Behandlung liegt bei 50 – 85 %. Sollte die Therapie nicht wirken, so bleibt nach wie vor die Option einer Augen-Operation (Vitrektomie).
Ocriplasmin-Therapie zeigt in 50-85 % der Fälle Erfolg.
Dr. Fabia Müller-Groh, Augenchirurgin, über die Ergebnisse.
Langzeitwirkung
Wirkstoffe und Implantate mit Langzeitwirkung
Wenn Betroffene auf die Gabe von VEGF-Blockern nicht ansprechen und keine Stabilisierung oder Besserung erreicht wird, besteht die Möglichkeit, ein Implantat ins Auge einzusetzen, das seinen Wirkstoff langsam ins Auge abgibt. Dadurch wird vor allem chronisch kranken Patienten die Behandlung erleichtert und die Belastung reduziert. Als Implantate stehen Kortikosteroide (Ozurdex, Iluvien und Kenalog) zur Verfügung.
Das Ozurdex-Implantat enthält den Wirkstoff Dexamethason, ein Kortikosteroid, das entzündungshemmend wirkt und den Austritt von Flüssigkeit aus den Blutgefäßen verringert. Das Implantat wird mittels eines Applikators in das Auge eingebracht und setzt über mehrere Monate hinweg den Wirkstoff frei.
Unser Anliegen ist es die Zahl der Behandlungen für chronisch kranke Patienten zu reduzieren, um die Lebensqualität der Menschen zu verbessern.
Dr. Fabia Müller-Groh

